
Ich freue mich, meine lieben Alltagsheldinnen und Alltagshelden, euch wieder einmal in meiner "Welt der gastrointestinalen Wunder" willkommen zu heißen! Auch heute soll sich alles um ein Thema drehen, bei dem es den Nicht-Betroffenen dieser Welt vermutlich vor Schreck und Ekel alle Körperöffnungen krampfhaft zusammenzieht. Transplantieren können die Mediziner unserer Zeit ja so einiges. Nieren, Knochenmark und sogar Menisken, habe ich vor kurzem gelernt. Doch die Gabe frischen Stuhls, nach dem vorausgehenden nötigen Toilettengang eines Spenders, via Endoskop oder Einlauf in den Darm des "Empfängers" klingt für einige Zeitgenossen doch zu unerträglich.
Für die meisten von uns ist der zentrale Begriff des heutigen Artikels allerdings schon ein ziemlich alter Hut. Nachdem sich die Stuhltransplantation (im Englischen "fecal microbiota transplantation" - oder eben kurz: FMT) zuerst unter Tierärzten und später auch Humanmedizinern als extrem erfolgreich bei der Behandlung einer Infektion mit Clostridium difficile erwies, spekulierten verschiedene Autoren bereits vor gut drei Jahrzehnten über die mögliche Effizienz der FMT bei der Therapie des Reizdarmsyndroms, der Colitis ulcerosa und des Morbus Crohn, sowie anderer Erkrankungen, in deren Pathogenese ein nachhaltig verändertes Mikrobiom (einfacher: die aus dem Gleichgewicht geratene Darmflora) involviert ist (z.B. Borody et al., 1989). Richtig Fahrt auf nahm das Thema Stuhltransplantation zur Behandlung des Reizdarmsyndroms allerdings erst zu Beginn des vergangenen Jahrzehnts, als Pinn und Kollegen über 13 Reizdarmpatienten berichteten, welche sie per endoskopischer Stuhltransplantation behandelt hatten (Pinn et al., 2013). 70% dieser Patienten berichteten starke Verbesserungen ihrer Bauchschmerzen, der Stuhlfrequenz und Stuhlkonsistenz, ihrer Blähungen und auch der daraus resultierenden Lebensqualität. Doch damit nicht genug! Einige der Patienten berichteten eine vollständige Befreiung von ihren vorher stark ausgeprägten Darmbeschwerden! Die Patientengemeinde erhoffte sich von dieser neuen Behandlungsmethode nicht weniger als die endgültige Lösung ihrer Darmprobleme. Besonders Betroffene, die unter dem Reizdarmsyndrom des höchsten Schweregrades litten, mit Medikamenten und Ernährungsumstellungen keinen Erfolg verzeichnet hatten und unter einem hohen Leidensdruck litten, machten sich fieberhaft auf die Suche nach experimentierfreudigen Kliniken und niedergelassenen Gastroenterologen in Deutschland, oder beschäftigten sich mit der Do-It-Yourself-Methode, welche neben einem Einlaufset auch einen Mixer, ein Sieb und Kochsalzlösung benötigt (Schließlich führen chinesische Bauern diese "neuartige" Therapie bei ihren Rindern schon seit vielen hundert Jahren durch).
Zu jener Zeit bekam ich sehr viele Mails, in welchen mir Reizdarmbetroffene von ihren Erfahrungen mit der Stuhltransplantation berichteten. Die Bandbreite der angewandten Methoden reichte dabei von der Teilnahme an Studien in verschiedenen Universitätskliniken mit streng kontrollierten Variablen bis hin zur angesprochenen Mixermethode. Auch die mir kommunizierten Ergebnisse waren sehr heterogen. Einige Patienten berichteten von starken und vor allem andauernden Verbesserungen, andere Betroffene von kurzfristig andauernden Linderungen ihrer Beschwerden (einige Wochen bis drei Monate). Die größte Gruppe allerdings zeigte sich sehr enttäuscht über die Ergebnisse ihrer FMT, darunter einige notleidende Patienten, die privat mehrere tausend Euro für wiederholte Darmspiegelungen samt Stuhltransplantationen an Gastroenterologen gezahlt hatten. Das für mich spannendste Ergebnis dieser für mich ohnehin hochinteressanten Berichte war, dass die Art und Weise kaum einen Einfluss auf den Erfolg der Stuhltransplantation zu haben schien. Einige Betroffene hatten sogar mit der DIY-Methode nachhaltige Erfolge verbuchen können, obwohl man sich in einem solch unwissenschaftlichen Setting natürlich nie sicher sein kann, was zu diesem Erfolg geführt hat (außerdem kann dieses Vorgehen auch einige Gefahren bergen, vor allem wenn man den Spender nicht ordentlich auf evtl. vorhandene übertragbare Krankheiten testet). Andererseits scheiterten auch viele der qualitativ-hochwertigen Mikrobiomtransplantationen in den Unikliniken.
Meine damals gesammelten Eindrücke wurden einige Jahre später durch die Auswertung der vorhandenen Daten mittels Metaanalysen bestätigt. Eine solche Untersuchung texanischer und mexikanischer Wissenschaftler brachte hervor, dass zwar knapp 60% der Reizdarmpatienten in "Single-Arm-Trials" (ohne Kontrollgruppen) über relevante Verbesserungen ihrer Beschwerden berichteten, aber es bei der Betrachtung der bisher vorhandenen qualitativ-hochwertigeren randomisierten und kontrollierten Studien keine signifikanten Unterschiede der Auswirkungen auf den Symptomscore oder die Lebensqualität zwischen Stuhltransplantation und Kontrollgruppe gab (Myneedu et al., 2019). Zum ersten berichteten Ergebnis möchte ich ergänzend festhalten, dass dieser Wert keinesfalls untypisch im Rahmen des recht starken Plazeboeffekts beim Reizdarmsyndrom ist (Patel et al., 2015). In ihrer Conclusio zogen die Wissenschaftler dann auch das ernüchternde Fazit:
"Die Stuhltransplantation war nicht erfolgreich beim Reizdarmsyndrom."
Nur um dieses bereits im nächsten Satz abzumildern: "Unterschiedliche Anwendungsmethoden der FMT und Patientenfaktoren könnten zu den unterschiedlichen Ergebnissen der Studien beigetragen haben".
Was macht eine effektive Stuhltransplantation zur Behandlung des Reizdarmsyndroms aus?
Tatsächlich haben sich bereits vor der Veröffentlichung dieser aktuellen Metaanalyse zahlreiche Forschergruppen mit der Frage beschäftigt, warum mit der Stuhltransplantation so ganz unterschiedliche Ergebnisse erzielt werden. Einige Autoren berichten von hohen Responderraten, teilweise starken klinischen Verbesserungen und gar "Remissionen" (Hoquardt et al., 2019; Li et al., 2019), während andere Wissenschaftler eine hohe Anzahl von Reizdarmbetroffenen konstatieren, deren Reaktionen auf die FMT nicht über jene auf ein Plazebo hinausgehen (Aroniadis et al., 2019).
Einige Faktoren, welche von den Forschern zur Lösung dieses Rätsels herangezogen wurden, waren:
- Die Methode des Stuhltransfers (via oraler Gabe einer Kapsel, endoskopischer Darmspiegelung, oder nasogastrischer Sonde)
- Die Art der Aufbereitung des Stuhls (frischer Stuhl, eingefrorener Stuhl, oder sogar synthetisch hergestellter Stuhl)
- Die Menge der Spende und Häufigkeit der Verabreichung
- Die Frage der Antibiose vor der FMT
- Patientenvariablen (Subtyp, Alter, Mikrobiomausprägung usw.)
- Spendervariablen (Alter, Gesundheitszustand, Mikrobiom, Ernährungsgewohnheiten etc.)
(Zu einigen der aufgeführten Punkte siehe bspw. Borody et al.,2015; Paramsothy et al.,2015; Borody & Campbell,2012 und weitere)
In größeren Analysen mit über 2.000 Probanden (Li et al.,2019) zeigten sich vergleichbare Effekte der unterschiedlichen Verabreichungsmethoden mit einer leichten Überlegenheit der nasogastrischen Sonde. Ansonsten harrt die Auflösung der sich hier darstellenden Problematik noch weiteren Impulsen der Wissenschaftler.
Zumindest der Wirkmechanismus der Stuhltransplantation ist beim Reizdarm schlüssig geklärt. So zeigten verschiedene Forschergruppen, dass die starke Verbesserung der Reizdarmbeschwerden bei den Respondern (also jenem Teil der Patienten, welcher klinisch positiv auf die Stuhltransplantation reagierte) mit der nachhaltigen Veränderung des Mikrobioms hinsichtlich der Komposition und der Biodiversität (Artenreichtum des Ökosystems) korrelierte (z.B. Kang et al.,2017; Mazzawi et al.,2019).
Vereinfacht ausgedrückt funktioniert die Stuhltransplantation als eine Art "Super-Probiotikum", welches die reizdarmtypischen Veränderungen der Darmflora (siehe für einen Überblick bspw. Menees et al.,2018) korrigiert. Im Gegensatz zu den lediglich immunomodulatorisch wirkenden Probiotika, welche sich nicht ausreichend im Darm ansiedeln können und deshalb dauerhaft konsumiert werden müssen, sind diese positiven Effekte auf das Mikrobiom bei der Stuhltransplantation jedoch nachhaltig und dauerhaft.
Norwegische Forscher decken ein weiteres Puzzleteil zur Entschlüsselung des Rätsels Stuhltransplantation auf!
Eine wirklich beeindruckende Studie aus Norwegen leistete nun einen großen Beitrag zur Aufklärung der Frage nach den erforderlichen Zutaten für eine erfolgreiche Stuhltransplantation im Rahmen des Reizdarmsyndroms (El Salhy et al.,2019). Die Ergebnisse dieser Untersuchung sind gar nicht wertvoll genug einzuschätzen, denn allein schon das Design weist sehr viele Stärken auf und sortiert damit Unsicherheiten vergangener Studien systematisch aus (dazu gleich später mehr).
Was wurde gemacht?
164 Patienten mit einem diagnostizierten Reizdarmsyndrom (nach ROM-IV) gaben eine Stuhlprobe ab, wurden gründlich körperlich, labormedizinisch und apparativ auf alternative Störungen untersucht (Schilddrüsenscreening, Leberwerte, Magen- und Darmspiegelung etc) und beantworteten mehrere Fragebogen zu ihren gastrointestinalen Symptomen, der krankheitsassoziierten Erschöpfung und Lebensqualität. Danach wurden sie mithilfe eines computerbasierten Systems zufällig einer von drei Gruppen zugeordnet:
- 30g Plazebo (den eigenen, zuvor für die Mikrobiomuntersuchung gespendeten Stuhl)
- 30g Stuhl eines Superspenders
- 60g Stuhl eines Superspenders
Die Patienten erhielten den Stuhl via Magenspiegelung in das Duodenum, also den ersten kurzen Abschnitt des Dünndarms. Nach der Transplantation füllten die Studienteilnehmer zu verschiedenen Zeitpunkten erneut die Fragebogen aus und gaben weitere Stuhlproben ab, um Veränderungen des Mikrobioms durch die FMT einzuschätzen.
Die besonderen Stärken dieser Studie
Ich hatte bereits erwähnt, dass sich diese Studie durch ihr besonders gut durchdachtes Design auszeichnet, welches uns ermöglicht, das oben beschriebene Problem zumindest annäherungsweise aufzulösen. Im Folgenden eine knappe Aufzählung der relevanten Punkte:
- Die Studie entspricht den höchsten Standards moderner Wissenschaft. (Randomisiert, doppelblind, plazebo-kontrolliert)
- Das Plazebo war für die Teilnehmer nicht identifizierbar. (Auch diese Teilnehmer erhielten Stuhl via Magenspiegelung)
- Die Patienten wurden zuvor umfangreich auf alternative Erkrankungen gescreent.
- Es gingen verschiedene Subtypen und andere relevante Patientenvariablen in die Analyse ein.
- Es wurde nur ein einziger Spender benutzt. (Keine abweichende Stuhlflora als Variable).
- Die Symptome wurden anhand verschiedener Scores erfasst. (Und zusätzlich weitere Symptome wie Erschöpfung)
- Es wurden zusätzlich quantitative biomolekulare Daten erhoben.
- Die Studie legte sehr hohe Maßstäbe für eine Klassifikation als "wirksam" an (>175 Punkte Verbesserung im IBS-SSS).
- Es wurden nur Patienten mit moderaten oder schweren Schweregraden einbezogen.
- Die Responderraten wurden auch noch 90 Tage nach der Stuhltransplantation erhoben.
Der Superspender
Die Wissenschaftler suchten schon lange Zeit vor der eigentlichen Intervention nach einem, von ihnen als Superspender bezeichneten, Freiwilligen, welcher den europäischen Kriterien für die Suche eines Stuhlspenders entspricht. Sie fanden diesen in einem athletischen, 36 Jahre alten, weißen Mann. Dieser zeichnete sich durch seine robuste Gesundheit aus, trieb fast täglich Sport und konsumierte regelmäßig Nahrungsergänzungsmittel. Laut seiner Mutter (einer Ärztin) war er als Kind vaginal zur Welt gebracht und anschließend gestillt worden. In seinem bisherigen Leben hatte er drei Antibiotikagaben erhalten. Seine Ernährung entsprach weitestgehend den Vorgaben der norwegischen Gesundheitsbehörden, wich lediglich durch die Einnahme vieler zusätzlicher Vitamine und Ballaststoffe positiv davon ab.
Dieser potenzielle Spender gab über einen Zeitraum von eineinhalb Jahren wiederholt Stuhlproben ab, welche dann mittels DNA-Sequenzierung auf das fäkale Mikrobiom untersucht wurden. Die Analyse ergab mehrfach einen Dysbioseindex von 1, also eine über die Zeit stabile "Normalflora". Schließlich wurde der potenzielle Spender umfassend auf mögliche gesundheitliche Schwächen und Risikofaktoren untersucht, bevor seine Stuhlproben eingefroren wurden, um sie später für die Transplantation wieder anzutauen.

Die zentralen Ergebnisse der Studie
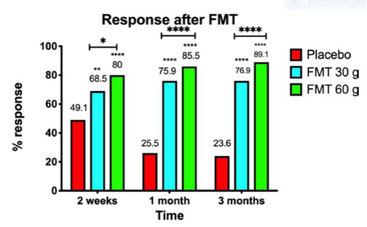
Die Responderrate für die Interventionsgruppen betrug beeindruckende 89% (60g Spenderstuhl) bzw. 77% (30g Spenderstuhl), während bei der Plazebogabe nur 24% der Probanden positiv reagierten. Als Responder wurden Teilnehmer bezeichnet, deren IBS-SSS (Symptom-Schweregrad-Score) sich um mindestens 50 Punkte verbesserte. 47% (60g Spenderstuhl) und 35% (30g Spenderstuhl) erreichten eine atemberaubende Verbesserung der Darmbeschwerden von über 175 Punkten. Im Durchschnitt bedeutete dies eine Halbierung des Symptom-Schweregrad-Scores und schlicht ausgedrückt den erheblichen Unterschied von einem "schweren" Reizdarmsyndrom hin zu einem "milden" nach der Intervention. Einige Teilnehmer unterschritten sogar die kritische Grenze, um überhaupt noch als Reizdarmpatient kategorisiert zu werden!
Signifikante Verbesserungen konnten weiterhin in 50% der Interventionsgruppen bei der krankheitsassoziierten Erschöpfung und in 60% der Interventionsgruppen bei der Lebensqualität verzeichnet werden. In allen besprochenen Variablen war die tatsächliche Stuhltransplantation dem Plazeboeingriff signifikant überlegen.
Schließlich veränderte sich das Mikrobiom ausschließlich in den Interventionsgruppen messbar hinsichtlich der Komposition und Kommunikation.

Was wir aus dieser Studie lernen konnten
Weiter oben hatte ich bereits erwähnt, dass wir aufgrund des guten Studiendesigns viel aus den Ergebnissen der Untersuchung schlussfolgern können. Die folgenden Punkte solltest du dir für das Verständnis der Thematik einprägen:
- Die Stuhltransplantation bzw. FMT ist sehr wohl eine effektive Therapieoption bei der Behandlung des Reizdarmsyndroms, welche erhebliche Verbesserungen - bis hin zur Remission - erzielen kann.
- Die Voraussetzung für den Erfolg ist ein vorher sorgfältig ausgewählter "Superspender".
- Patientenbezogene Variablen spielen keine oder eine untergeordnete Rolle. Sowohl Subtyp, Schweregrad (moderat vs. schwer), als auch Dauer der Erkrankung beeinflussten die Ergebnisse nicht signifikant.
- Der Spenderstuhl kann sehr wohl tiefgekühlt gelagert werden. Dieses Vorgehen mindert die Effektivität nicht.
- Der Erfolg der FMT geht mit einer Behebung der Dysbiose des Mikrobioms samt veränderten Kommunikationsmustern und metabolischen Prozessen bzw. Endprodukten einher. Die Stuhltransplantation wirkt als eine Art "Super-Probiotikum".
Dieser Artikel hat dir gefallen und du möchtest gern mehr davon?
Dann würde ich mich riesig freuen, wenn du meine Arbeit hier und auf YouTube praktisch unterstützt! Da ich selbst nicht in den Sozialen Netzwerken aktiv bin, sind besonders Likes, Shares etc. für mich wertvoll, um die frohe Kunde der Linderung und Heilung von Darmkrankheiten unters Volk zu bringen und möglichst vielen Mitbetroffenen zu helfen!
Und da ich seeeeeeehr viel Arbeit in die Recherche und das Schreiben, Drehen und Editieren stecke, mache ich auch einen Freudensprung, wenn du mir einen Studienschmökerkaffee via PayPal spendierst! Danke schön!
Abbildung 1 bis 3
El-Salhy et al. (2019). Efficacy of faecal microbiota transplantation for patients with irritable bowel syndrome in a randomised, double-blind, placebo-controlled study. Gut. pii: gutjnl-2019-319630.
